|
||||||
|
VIERNES ACADÉMICO Asma. Un problema de salud que
los
Alrededor de 300 millones de personas en todo el mundo están afectadas por asma, enfermedad pulmonar que presenta un trastorno inflamatorio de las vías respiratorias y ocasiona cerca de 250 mil muertes al año. En nuestro país, entre 9 y 12 por ciento de la población tiene el padecimiento, y se sabe que éste es un asunto global que ve su incremento principalmente en los niños.
Este problema de salud es uno de los principales motivos de consulta, pero debido a que su diagnóstico es complejo, ya que son muchos los factores que lo desencadenan, es mal diagnosticado; evidentemente es necesario que el médico de primer contacto lo identifique bien, dijo el doctor Francisco A. Ibarra Enríquez, jefe del Servicio de Pediatría del Hospital General Núm. 26, “Las Américas”, del Instituto Mexicano del Seguro Social. Para los asistentes a las sesiones académicas de los viernes ofreció un panorama de la realidad para diagnosticar, tratar y controlar el asma, pues enfatizó que el diagnóstico correcto y su tratamiento mejorarán el pronóstico de los pacientes. En esta charla su objetivo fue crear el interés para apreciar las enfermedades desde el punto de vista clínico. El especialista en pediatría y alergia pediátrica explicó que, debido a la complejidad de la enfermedad, hasta hace algunos años su manejo era distinto en todos los hospitales del mundo; actualmente, con la creación de GINA (iniciativa global para el manejo de asma) en 1992 se ha llegado a consensos tanto para su diagnóstico y categorización clínica como para la administración del tratamiento. ¿Qué es el asma
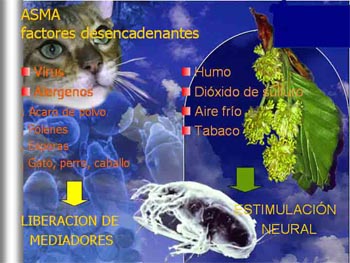
y cuáles sus síntomas? Factores que influyen en su desarrollo El factor genético se asocia a genes relacionados con hiperreactividad bronquial (cierre de los bronquios a diversos estímulos), atopia (potencialidad del individuo a presentar una reacción alérgica) y obesidad —en el caso de los varones— (debido a la producción de lectina), pues está ligada íntimamente con la presencia de asma. Otros estudios apuntan —mediante la premisa conocida como “Hipótesis de la higiene”— a la existencia del desequilibrio de leucocitos Th1 y Th2, pues hay factores que favorecen que el primero bloquee al segundo. Manifestación clínica Asimismo, revisó con los estudiantes los estudios sobre algunas células (mastocitos, eosinófilos, lifoncitos T, macrófagos y neutrófilos, entre otros) que se sabe intervienen en este padecimiento. Al respecto dijo que la acción de todas esas células redunda en dos sucesos: broncospasmo e inflamación, debido a que envían señales a otras células para que persistan esas manifestaciones clínicas. “Actualmente se conocen más de 100 mediadores químicos que intervienen en el asma, los más importantes son citocina, histamina, leucotrienos, prostaglandinas y óxido nítrico.” Por otro lado, confirmó que existen dos respuestas: la temprana, que es la que se observa cuando un paciente inhala alergenos y se establece entre los primeros tres a diez minutos, es decir, el paciente refiere que cuando tiene contacto con un perro comienza a silbarle el pecho, y esto sucede porque se liberan mediadores y se produce broncospasmo. La respuesta tardía se presenta horas después, y lo que provoca es que permanezca la inflamación y persista el broncospasmo, esta respuesta suele presentarse entre las dos o cuatro horas posteriores, y puede durar semanas. Otro patrón muy importante que el médico no debe olvidar es que la hiperreactividad bronquial es uno de los componentes del asma, aunque muchos la manejan como una enfermedad diferente, que se puede presentar en otros padecimientos. Subrayó que existe una interacción, pues la respuesta antígeno-anticuerpo libera mediadores que estimulan la vía neural y esto, a la vez, crea más broncospasmo; de la misma manera dicha vía libera mediadores químicos y se produce todo un círculo en el cual un paciente con asma está frecuentemente con síntomas ante diversas causas. Por eso es común que comenten, por ejemplo, que en algunas ocasiones, al inhalar perfume o exponerse al frío, presentan síntomas, debido a las alteraciones de la vía respiratoria. También aseguró que otros factores desencadenantes son las infecciones virales, ya que los virus liberan mediadores y producen estimulación neural que lleva a broncospasmo. Los alergenos asimismo dan lugar a estimulación neural, y de esa manera desencadenan toda la cascada inflamatoria que va a redundar en broncospasmo e inflamación. Existen mecanismos genéticos y medioambientales que van a condicionar hiperreactividad, limitación del flujo de aire, inflamación y la presencia de síntomas respiratorios. El diagnóstico correcto Por otra parte, refirió que ha de hacerse el diagnóstico diferencial en menores de cinco años con procesos infecciosos como rinosinusitis crónica, reflujo gastroesofágico y cuerpo extraño (por atragantamiento). En adultos y niños mayores se hará con respecto al reflujo gastroesofágico, síndrome de hiperventilación y ataque de pánico, así como presencia de cuerpos extraños y otros padecimientos, como la enfermedad pulmonar por obstrucción crónica, más conocida como EPOC; por ello se debe hacer una historia clínica muy enfocada y objetiva para poder descartarla, igualmente. Clasificación de la gravedad
de la enfermedad
Explicó que la forma de ordenarla se estableció debido a que el asma no debe ser manejada de igual manera, pues tiende a evolucionar, es una enfermedad dinámica. Por ejemplo, un paciente puede estar intermitente y de pronto empieza con síntomas más de dos veces al mes, más de dos veces a la semana, con lo cual, automáticamente, ha de ser considerado con asma persistente leve; con posterioridad, este mismo individuo presenta más síntomas y avanza al siguiente nivel. Es importante la clasificación porque en el asma persistente requiere tratamiento de mantenimiento, diario, mientras que en la intermitente no se da dicho tratamiento, sólo en caso de que el individuo tenga crisis. Se estima que en México, según la cifra de enfermos, 80 por ciento de los pacientes están en el rango de asma intermitente y persistente leve, y el restante 20 por ciento presenta asma moderada y grave. No obstante, con el incremento a nivel mundial del padecimiento, principalmente en infantes, los médicos deben esta preparados para diagnosticar correctamente a estos enfermos. Advirtió que en el caso de los menores de tres años todavía existe dificultad para hacer el diagnóstico pues hay trastornos con sintomatología similar y no existen métodos objetivos y prácticos para medición de la función pulmonar en estos niños, pero hay estudios que demuestran que 60 por ciento de los lactantes presentan asma durante los tres primeros años de su vida, y una tercera parte de éstos inician con síntomas durante el primer año. Afirmó que aun cuando se necesitan herramientas que permitan establecer el diagnóstico en niños, en noviembre pasado se estableció un índice como criterio para definir uno correcto, donde se describe que tres eventos de sibilancia en un año, más un criterio mayor (padres asmáticos o asintomáticos y dermatitis atópica en el paciente) o dos criterios menores (niño con tres eventos de sibilancia, sin infección respiratoria) tiene 95 por ciento de probabilidades de presentar la enfermedad. Tratamiento El experto aseguró que 80 por ciento de los pacientes pueden tratarse con medicamentos. En el mercado existen corticosterioides inhalados, modificadores de leucotrienos y broncodilatadores de acción prolongada. Los primeros son los más efectivos en el control de asma, pues mejora la calidad de vida y disminuyen inflamación, hiperreactividad y crisis. Los modificadores de leuco-trienos son los más recientes, pero menos efectivos; se indican en asma leve. Por otra parte, los broncodila-tadores de acción prolongada nunca se deben usar solos, siempre tienen que estar combinados con un corticoste-roide inhalado y en esta forma son muy efectivos. Otros medicamentos como omalizumab están indicados en pacientes con asma grave, sin control con corticosteroides, en los que tienen IgE elevada; su acción es limitada, son muy caros y se dejan únicamente para individuos que no responden a toda la terapia existente. El doctor Ibarra Enríquez aclaró a los futuros médicos que en los niños los me-dicamentos inhalados han de utilizarse forzosamente con una aerocámara; no se debe aplicar directamente el spray, pues el fármaco sale a una velocidad aproximada de 160 kilómetros por hora, ya que fue diseñado para la cavidad bucal de un adulto; si se administra directamente en los niños el medicamento se queda pegado en el paladar, las encías y la lengua, y con ello, podría oca-sionársele al paciente una candidiasis en la boca. Una vez que habló de los fármacos, explicó cómo se administra el tratamiento. En el asma intermitente se aplica un boncodilatador de acción rápida; en la leve persistente un corticosteroide a dosis baja o un leucotrieno; en el asma moderada un corticosterioide y un broncodilatador de acción prolongada, comercialmente existe un medicamento que los incluye a ambos. Algo muy importante es que el tratamiento se debe mantener por lo menos durante tres meses para que tenga efecto, posteriormente, se reduce en forma gradual. A manera de conclusión el doctor Ibarra Enríquez reiteró que con la tabla de GINA se ha tratado de simplificar el manejo del asma, pero el médico siempre debe considerar que el diagnóstico correcto y el tratamiento temprano van a permitir alcanzar un control de la enfermedad; en los niños con síntomas de menos de dos años de evolución, se puede lograr el control total del asma, es decir, que el paciente quede libre de síntomas, pero si el tratamiento se inicia después de tres años de la presencia de síntomas va a ser difícil alcanzar su control, finalizó el ponente. Posteriormente resolvió las dudas que surgieron entre los alumnos presentes. |
||||||